Enkele conclusies:
| FRANKRIJK | NEDERLAND |
| Wachttijden voor de Da Vinci Robot zijn langer | In Nederland wordt de PSA meting, die levensreddend kan zijn, niet aangeboden |
Dit artikel verscheen voor het eerst in Nederlanders.fr en werd geschreven door Hans van den Bos
Fotomateriaal werd door het Redactieteam toegevoegd.
Het oorspronkelijke artikel en de daaropvolgende discussie
Prostaatproblemen
Hè, waarom hier een verhaal over de prostaat? Kan het niet vrolijker? Vorig jaar (2016) overleden er bijna 2800 mannen in Nederland aan prostaatkanker (in Frankrijk 4100) en dit is bij mannen de kanker die de meeste sterfte veroorzaakt. Ik ben een ervaringsdeskundige en wil vanuit mijn ervaring het taboe wat onder mannen over dit onderwerp leeft, doorbreken. De prostaat is per slot van rekening een seksorgaan en daarover praat men liever niet. Zeker niet in Frankrijk. Tevens wil ik de verschillen in behandeling van prostaatproblemen tussen Nederland en Frankrijk benoemen. Bekendheid met deze materie kan levens redden.
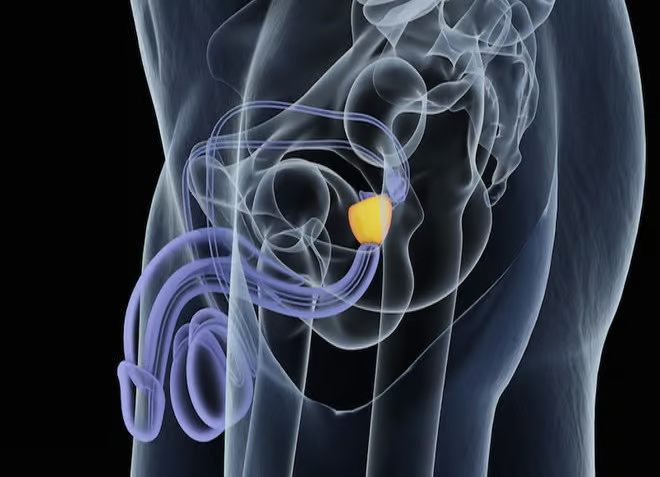
Wat is de prostaat?
De prostaat is een klein orgaan (18 gram)dat onder de blaas en om de urinebuis en de zaadleiders ligt en wordt begrenst door twee sluitspieren. Het wordt over het algemeen gezien als een mannelijk orgaan, maar vrouwen hebben ook een prostaat, de para urethrale klieren of klieren van Skene. Bij vrouwen worden deze klieren ook wel in verband gebracht met de “G spot”. Deze kliertjes, ze zijn veel kleiner dan bij mannen, produceren wel prostaatvocht, en ze komen uit in de plasbuis. Wordt deze uitgang afgesloten dan kunnen er Cystes (Cyste van Skene) ontstaan. Ook deze klieren brengen PSA in het bloed. Bij vrouwen kan dus ook prostaatkanker optreden, net zo goed als mannen borstkanker kunnen krijgen.
De functies van de prostaat zijn het aanmaken van vocht dat als transportmiddel voor het zaad dient, het mengen van het zaad(opgeslagen in de zaadblaasjes) met dat vocht en het opbouwen van druk door de samentrekking van spieren rondom de prostaat om een ejaculatie mogelijk te maken. Om te voorkomen dat het sperma de blaas in wordt geperst, heeft de man twee sluitspieren.
PSA
Het goed functioneren van de prostaat wordt mede gecontroleerd door een PSA meting.
PSA, Prostaat Specifiek Antigeen, is een eiwit dat normaal bij mannen in geringe mate (bij vrouwen in nog geringere mate)in het bloed aanwezig is. Het wordt gevormd in het klierweefsel van de prostaat, zowel in een gezonde als in een zieke prostaat. Een “zieke” prostaat geeft meer PSA af in het bloed.
| Leeftijd | PSA waarde lager dan |
| 40 tot 55 jaar | 1,5 |
| 55 tot 65 jaar | 2,5 |
| 65 tot 75 jaar | 3,5- 4 |
In Nederland wordt niet regelmatig een PSA waarde gemeten. In Frankrijk wordt dat gedaan bij mannen van vanaf 45 jaar indien zij een verhoogd risico op prostaatkanker hebben en vanaf 55 jaar tot 75 jaar voor de anderen. Een andere manier om de prostaat te controleren is door een rectaal toucher. Hierbij voelt de uroloog met een vinger of de prostaat is verhard, hetgeen kan wijzen op prostaatkanker.
Vroeger was de minimale waarde van de PSA die kon worden gemeten, 0,04 ng/ml. Er is nu een nieuwe methode waarbij de minimaal meetbare waardes 0,006 ng/ml bedragen. Is de waarde lager dan 0,006 ng/ml dan is de PSA onmeetbaar en de kans op terugkeer van de kanker gering.
Het tijdig constateren van kanker kan levensreddend zijn
De reden waarom in Nederland de PSA meting niet standaard wordt toegepast is omdat dit kan leiden tot onnodige ongerustheid bij de patiënt en zelfs tot onnodige ingrepen. In Frankrijk denkt men daar, naar mijn mening terecht, anders over. Het is net als borstonderzoek bij vrouwen. Niet elk bobbeltje is kanker. Het tijdig constateren van kanker kan levensreddend zijn.
Een hoge PSA hoeft lang niet altijd te duiden op kanker. Maar een prostaatkanker gaat vrijwel altijd vergezeld van een verhoging van de PSA. Een verdubbeling van de PSA in zes maanden geeft een vrijwel zekere kans op prostaat kanker.
Het meten van de verhouding binnen het totale PSA wordt enkel gedaan met PSA waardes van 4 tot 20ng/ml. De totale PSA wordt onderverdeeld in gebonden aan 1-Antichymotrysine (ACT) : PSA-ACT en de vrije PSA: f-PSA.
Als de verhouding f-PSA tot de totale PSA < 18 dan is de situatie verdacht. Is de verhouding > 0,28 dan is er niets aan de hand en wordt met het volgende onderzoek gewacht tot een jaar. Het tussenliggende gebied wordt het “grijze” gebied genoemd en noopt tot en herhaling van het PSA onderzoek binnen zes maanden.
Bij mij was de verhouding altijd > 0,28. Toch werden er bij de verruiming van de prostaat 5% kankercellen aangetroffen. Als er kanker is aangetroffen (bijvoorbeeld na een biopsie) wordt er geen onderzoek meer gedaan naar de verhouding vrije tot totale PSA(kanker is immers vastgesteld).
Nu hebben alle mannen van boven de tachtig prostaatkanker. Dat leidt meestal niet tot overlijden. Oude mannen sterven met prostaatkanker maar lang niet altijd aan prostaatkanker. De meeste prostaatkankers groeien zodanig langzaam dat ingrijpen niet nodig is. Daarom wordt er bij een langzame stijging van de PSA de ontwikkeling ervan dikwijls afgewacht. De uroloog en oncoloog adviseren daarbij. Dikwijls hoeft er helemaal niet ingegrepen te worden. Het probleem hierbij is wel dat een prostaatoperatie een zware operatie is en alleen bij fitte mannen kan worden uitgevoerd. Wachten kan dus een risico inhouden.
Aandoeningen van de prostaat
Er zijn goedaardige en kwaadaardige aandoeningen van de prostaat. Bij een ontsteking van de prostaat stijgt meestal ook de PSA waarde. Die ontstekingen zijn met antibiotica te behandelen en daarna zakt de PSA weer. Vanaf de leeftijd van dertig jaar groeit de prostaat langzaam. Excessieve groei, een goedaardige vergroting van de prostaat, kan tot plasproblemen leiden. Dit probleem wordt opgelost met behulp van medicijnen en, als die niet meer helpen, door een operatie via de plasbuis. Een apparaat wordt ingebracht waarmee de prostaat van binnen uit wordt uitgeschraapt. In Frankrijk noemt men dit een “résection de la prostate”. De operatie wordt onder lokale verdoving (ruggenprik) uitgevoerd en je verblijft meestal een dag of drie in het ziekenhuis. De behandeling is niet pijnlijk. Je krijgt twee dagen een katheter. Het verwijderen van dit katheter is pijnloos, maar de eerste paar keer plassen kan een branderig gevoel opleveren.
Behandeling van prostaatkanker
Ik werd op 55 jarige leeftijd voor het eerst op PSA getest. Daarbij werd een licht te hoge PSA gemeten. Ik werd opgenomen voor een biopsie van de prostaat. Daarbij worden via de anus 18 monsters van de prostaat genomen die door de patholoog worden onderzocht op kankercellen. Je kan dezelfde dag weer naar huis. Je blijft wel een korte tijd bloed in je sperma terugvinden. Dat gaat vanzelf over. Bij mij werden geen kwaadaardige cellen gevonden. Ik kreeg medicijnen tegen een prostaatvergroting, kreeg twee keer per jaar een PSA test en eens per jaar een bezoek aan de uroloog, waarbij de soepelheid van de prostaat werd onderzocht en de uitstroom van de urine werd gemeten. Het plassen ging steeds moeilijker en omdat de medicijnen bijverschijnselen hadden vroeg ik op een gegeven moment (2013)om een “résection” van de prostaat. Die verliep voorspoedig. Ik bleek een sterk vergrote prostaat te hebben die 92 gram in plaats van 18 gram woog. Bij onderzoek van het weggenomen weefsel door de patholoog, werden 5% kankercellen aangetroffen.
Als bij een biopsie of een behandeling tegen prostaatvergroting kankercellen worden aangetroffen, zijn diverse acties mogelijk. Afwachten en bezien hoe de PSA zich ontwikkelt, een curatieve behandeling of een palliatieve behandeling. Tegenwoordig wordt voor de biopsie dikwijls een MRI scan van de prostaat gemaakt zodat men verdachte plekken doelmatig kan bemonsteren.
Bij mij werd besloten af te wachten. De PSA waardes schommelden nogal tussen de 3 en 5,5 nanogram per milliliter. Na de “résection” daalde de PSA sterk maar nam daarna weer langzaam toe. Eind 2016 was de PSA 4,5 ng/ml. Ik vertrouwde het niet en belde de uroloog. Die adviseerde een MRI scan (in het Frans IRM). Daarbij werden diverse verdachte plaatsen aangetroffen. In februari 2017 onderging ik voor de tweede maal een biopsie, waarbij inderdaad kanker werd aangetroffen (Gleassonscore schaal 7)
De Gleason-score wordt bepaald na analyse van de prostaatbiopsieën. Er bestaan 5 soorten prostaatcellen: type 1 zijn normale cellen en type 5 zijn cellen in de meest vergevorderde staat van kanker. De Gleason-score wordt bepaald door te bekijken welke soorten cellen het meest voorkomen en door ze op te tellen loopt de score van 6 tot 10 afhankelijk van de agressiviteit van de kanker, waarbij 10 het meest agressief is.
Risico of agressiveitswaarde afhankelijk van de Gleason-score:
• Tussen 6 en 7: kanker met matige risico
• Tussen 8 en 10: kanker met hoog risico
De Gleason-score wordt over het algemeen als volgt uitgedrukt: Gleason 7 (3+4).
Het eerste cijfer tussen de haakjes is het type cellen dat het meest voorkomt in de biopten en het tweede cijfer is het tweede meest voorkomende type cellen.
Daarna werd er bekeken welke behandeling ik kon ondergaan. Alle kankercellen bleken zich binnen de prostaat te bevinden. Dat maakt een curatieve behandeling door middel van een prostatectomie (weghalen van de prostaat) mogelijk.
Er zijn grofweg drie curatieve behandelingen mogelijk. Prostatectomie, bestraling (in of uitwendig) en een cryo behandeling (de kankercellen worden gedood door ze te bevriezen). De laatste behandeling verkeert nog in het experimentele stadium en wordt in Frankrijk enkel in Lyon uitgevoerd.
Prostatectomie wordt enkel uitgevoerd als de kanker zich binnen de prostaat bevindt.
Bij mij werd een totale prostatectomie als beste behandeling aangeduid. Die operatie kan op drie manieren worden uitgevoerd; via een incisie in de onderbuik, via een laparoscopische behandeling (hierbij worden de instrumenten via vijf buisjes door kleine gaatjes in de buikwand binnen gebracht en de chirurg heeft via een tweedimensionale zwart – wit camera zicht op het operatie gebied). Hij bevindt zich bij de patiënt en bedient de instrumenten met de hand. De derde manier is de laparoscopische behandeling met een Da Vinci robot. Hierbij heeft de chirurg de beschikking over een hoge resolutie drie dimensionale kleurencamera. Hij bevindt zich achter een console die niet bij de patiënt staat. De robot vertaalt zijn bewegingen naar de instrumenten.
Bij goed geoefende chirurgen zijn de resultaten bij die drie methodes gelijk.
In Frankrijk wordt hoofdzakelijk via de open buik methode gewerkt, waar in Nederland 80% van de operaties met de Da Vinci robot worden uitgevoerd
Het grootste verschil zit hem in de kosten. De robot is erg duur (2 miljoen Euro)en veel instrumenten kunnen maar één keer worden gebruikt. Het onderhoud van de robot kost twee ton per jaar. Voor dat geld zouden twee extra urologen kunnen worden aangetrokken. Bovendien duurt de operatie aanzienlijk langer. Een voordeel van beide laparoscopische methodes is, dat de patiënt geen grote wonden heeft, de kans op infectie daarom kleiner is, er minder bloedverlies optreedt en de patiënt sneller geneest.
Alle methodes hebben hun eigen voor- en nadelen. Via de openbuik methode heeft de chirurg een beter zicht op het hele operatie gebied. De Da Vinci robot heeft als voordeel dat trillingen in de hand van de chirurg worden weggefilterd. Via de camera die sterk kan vergroten, kan heel nauwkeurig worden gewerkt. Langs de prostaat loopt aan beide zijden een zenuw die de erectie van de penis bewerkstelligt. Tegenwoordig worden, waar maar enigszins mogelijk is, zenuwbesparende operaties uitgevoerd, zodat erecties mogelijk blijven. Na een eerdere ruiming van de prostaat treden dikwijls verklevingen van de prostaat op aan de endeldarm. Voor die operaties wordt meestal de open buik methode gebruikt.
Er zijn risico’s verbonden aan een prostaatoperatie. De gewone risico’s die bij elke operatie voorkomen, zoals infectie en bloedingen en specifieke risico’s, zoals incontinentie en impotentie. Incontinentie treedt vrijwel altijd op na de verwijdering van het katheter, maar verdwijnt vrijwel altijd in de volgende maanden. Impotentie komt in 50% van de gevallen voor. Dikwijls worden de erectiezenuwen bij de operatie beschadigd. Het herstel van de zenuwen kan tot meer dan een jaar in beslag nemen. Soms moet één en soms beide zenuwen worden weggenomen. Indien beide zenuwen worden weggenomen is impotentie onvermijdelijk. Impotentie heeft overigens enkel te maken met de erectie. Een orgasme wordt door heel andere zenuwen bediend en blijft altijd mogelijk. Ook bij impotentie kunnen alsnog kunstmatig erecties worden opgewekt.
Bij mij werd een openbuik operatie toegepast met besparing van de zenuwen. Daartoe wordt een incisie van het schaambeen tot net onder de navel gemaakt. De operatie verliep probleemloos en pijnloos. Ik verbleef vijf dagen in het ziekenhuis. Na de verwijdering van het katheter( negen dagen na de operatie) verliep het herstel snel. Zes weken na de operatie kon ik weer alles doen. Na acht weken verrichtte ik weer zware tuinwerkzaamheden.
Twee maanden na de operatie wordt PSA gemeten en volgt een controle bij de uroloog. Vlak na de operatie kan nog wat onbesmet prostaatweefsel achterblijven en tijdelijk een meetbare PSA opleveren. Bij mij was die 0,06 ng/ml. Zes maanden later werd ik weer gecontroleerd. De PSA was nu onmeetbaar, dus lager dan 0,006ng/ml.
Is een prostatectomie niet mogelijk dan is bestraling de enige gangbare curatieve mogelijkheid. Meestal geschiedt die uitwendig. Het is een vrij intensieve en vermoeiende behandeling en wordt, net als prostatectomie overigens, enkel uitgevoerd als de lichamelijk toestand van de patiënt het toelaat. Door de bestraling neemt de PSA af tot onmeetbaar. Vreemd is dat na één jaar er een tijdelijke verhoging van de PSA optreedt; het “bounce” effect. De PSA daalt daarna weer. De oorzaak van dit effect is nog niet helemaal bekend. Ook de cryo techniek vormt een alternatief. De experimenten zijn nog te jong om er een goed oordeel over te vellen.
Is noch een prostatectomie noch bestraling mogelijk dan volgt een palliatieve behandeling met chemokuur of/en hormonen. Prostaatkanker wordt steeds meer een chronische ziekte en er leven al heel wat patiënten langer dan 20 jaar met een palliatieve behandeling.
Nu de PSA meting aanzienlijk nauwkeuriger is geworden kan men beter de kans op recidive vaststellen. Na de operatie wordt de prostaat door de patholoog onderzocht. Zijn de snijranden schoon dan neemt men aan dat de kanker geheel is weggenomen. Maar het is altijd mogelijk dat er kankercellen achterblijven,bijvoorbeeld in de lymfe klieren. Dan zal de PSA langzaam weer stijgen. Is die 0,2 ng/ml dan wordt een vervolgbehandeling gestart. Indien mogelijk zal dit met bestraling geschieden, omdat dat de enige methode is voor gehele genezing. Na bestraling treedt vrijwel altijd een totale impotentie op, die niet omkeerbaar is. Kan dit niet dan volgen chemokuur en hormoonbehandeling. Testosteron verhoogt de kans op prostaatkanker niet maar bevordert wel de groei van de prostaatkanker nadat die is ontstaan. Hormoonbehandeling is er dan ook op gericht deze groei af te remmen door het testosterongehalte te verminderen. Heeft de hormoonbehandeling geen resultaat dan wordt castratie toegepast.
Conclusie
De prostaat is een nuttig orgaan, maar kan, zeker bij het ouder worden problemen opleveren. Zoals bij vrijwel alle kankersoorten voel je niets van prostaatkanker tot het te laat is. Omdat de kanker zich meestal aan de buitenkant van de prostaat bevindt veroorzaakt deze ook nauwelijks problemen met het plassen. Uitzaaiing gaat meestal via de botten. Dat kan gepaard gaan met veel pijn. Radiotherapie geeft dan dikwijls verlichting.
Mits tijdig ontdekt kan prostaatkanker afdoende worden behandeld en is de overlevingskans hoog. Maar ook bij uitgezaaide prostaatkanker kunnen chemo- en hormoontherapie nog veel vele jaren met een goede kwaliteit van leven opleveren.
Mijn advies is om tijdig aan een PSA onderzoek te beginnen. Urologen beginnen niet meer aan onnodige behandelingen. Bovendien maken de behandelingsmethoden een snelle ontwikkeling door.
- In Frankrijk is het moeilijk om een behandeling met een Da Vinci robot te krijgen. Er zijn er maar weinig van en de wachttijden zijn lang. Nu groeit prostaatkanker relatief langzaam, dus is er nog tijd, maar die wachttijd is voor de patiënt niet prettig.
- In Frankrijk wordt bij 55 jaar gestart met PSA metingen. Maar daarvoor moet je natuurlijk wel bij je huisarts langs. Vraag er desnoods om. Het kan levensreddend zijn.
Franse ziekenhuizen zijn over het algemeen goed. Maar het kan raadzaam zijn om een ziekenhuis te zoeken dat een goede naam heeft. Je kunt je ook laten behandelen in Nederland. Zeker als je met de Da Vinci robot wilt worden behandeld. Dat laatste geldt voor Nederlanders die hun zorg via het CAK betalen. Die kunnen met hun EHIC kaart zorg in Nederland verkrijgen met vrije ziekenhuiskeuze.
Hans van den Bos